A hasnyálmirigy rák korai felismerése
A hasnyálmirigy-rák korai felismerési programja a gasztrointesztinális rák kockázatának és megelőzésének klinikáján belül összeadja a hasnyálmirigy-betegség legjobb gondolatát, amely a hasnyálmirigyrák korai jeleinek észlelésére koncentrál, az egyének és a veszélyeztetett családok esetében. A betegek multidiszciplináris megközelítésben részesülnek a gondozásban, beleértve a gasztroenterológusokat, az intervenciós endoszkópokat, a genetikát és a hasnyálmirigyeket.
A genetika fejlődésének és a továbbfejlesztett diagnosztikai eszközöknek köszönhetően az orvosok kifinomult szűrési szolgáltatásokat nyújthatnak azoknak az egyéneknek, akiknél fennáll a hasnyálmirigyrák kialakulásának kockázata. A szűrés fontos ezeknél a betegeknél, mivel a hasnyálmirigyrák gyakran nem okoz tüneteket, amíg el nem éri a fejlett stádiumot, amikor a rákot nehéz kezelni. Az orvosok szoros megfigyeléssel képesek azonosítani a rák korai jeleit – és több életet lehet megtakarítani hatékony ellátás révén, ha a rák “kezelhető” szakaszban van.
K. Ki kell szűrni a hasnyálmirigyrákot?
A. Jelenleg nem ajánlott az általános lakosságnak a hasnyálmirigyrák szűrésére. Azonban a fokozott kockázatú személyeknél a szűrés fontolóra vehető. Szakértői vélemény azt javasolta, hogy az ötszörösnél nagyobb relatív kockázattal rendelkező egyéneknek fontolják meg a hasnyálmirigyrák-szűrést, hogy az eltávolítható korai hasnyálmirigyrákokat kimutassák. Családtörténetét akkor is figyelembe veszik, amikor eldöntené, hogy a hasnyálmirigyrák-szűrés hasznos lenne-e. Jelenleg azonban nincs bizonyíték arra, hogy a hasnyálmirigyrák-szűrés csökkenti a hasnyálmirigyrákos halálesetet. Lehetőség van arra is, hogy megtalálják a nem rákos cisztákat, és gyakori követést vagy műtétet igényelnek.
Az alábbi lista segít meghatározni, hogy Ön és családja részesül-e egy hivatalos klinikai értékelésből.
A hasnyálmirigy-rák kockázatának növelése:
- Hasnyálmirigy ciszták. Sokféle jóindulatú ciszták és pszeudociszták, valamint prekancerózus ciszták, például intraductalis papillary mucinous neoplasma (IPMN) vagy mucinous cystic neoplasm (MCN). Míg a legtöbb hasnyálmirigy ciszta nem okoz hasnyálmirigy-rákot, fontos, hogy egy hasnyálmirigy-szakértő értékelje a cisztatípus és a legjobb kezelési lehetőségek meghatározását. »Mi történik, ha gyanús ciszta vagy elváltozás van jelen?
- Az 50 év feletti, újonnan megjelenő cukorbetegségben szenvedő betegek nagyobb kockázattal járnak a hasnyálmirigyrákra. A hasnyálmirigyrákos betegek 85% -ánál cukorbetegség vagy hyperglykaemia áll fenn, amely gyakran a rák diagnózisát megelőzően két-három évig jelenik meg. Az újonnan megjelenő cukorbetegségben szenvedő betegek öt-nyolcszorosára növelik a hasnyálmirigyrákos megbetegedés kockázatát a cukorbetegség kialakulásának egy-három évében.
- Két hasnyálmirigyrákos rokon, akik közül az egyik az elsőfokú rokon (szülő, testvér, gyermek)
- Két vagy több második fokú rokon (nagyszülő, nagynéném / nagybátyja, unokahúga / unokaöccse, féltestvér), akiknek egyikük korai életkorban kifejlesztette a hasnyálmirigyrákot
- Három vagy több hasnyálmirigy-rokon rokon
- A hasnyálmirigyrákhoz társuló genetikai szindróma története (lásd az alábbi táblázatot)
A kettős biomarker vérvizsgálat ígéretet mutat a hasnyálmirigy korai felismerésére
Augusztus 9, 2017, az NCI Staff
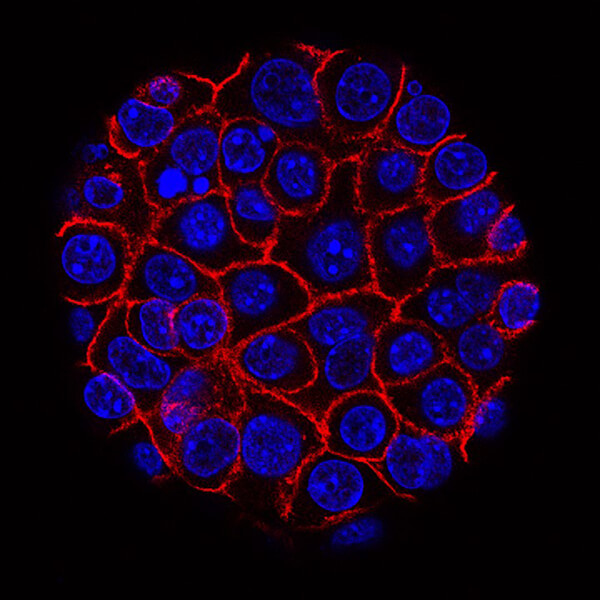
Hasnyálmirigy-rákos sejtek (kék), amelyek a membránokba burkolt gömbként nőnek (vörös).
Egy korai fázisú vizsgálat során a teszt, amely a vérben lévő két specifikus fehérje szintjét méri, megkülönböztette a hasnyálmirigyrákos betegek szövetmintáit a betegségtől mentes személyektől származó mintáktól, és a nem hasnyálmirigyes pancreas állapotú betegekből, például a hasnyálmirigygyulladásból származó betegekből.
A tanulmány július 12-én jelent meg Tudományos transzlációs orvostudomány, több lépést is tartalmazott annak megerősítésére, hogy a megközelítés pontos és megvalósítható volt a hasnyálmirigyrák felderítésére. Még így is, a szerzők hangsúlyozták, további kutatásra van szükség a vizsgálat finomításához, melyet úgy vélik, csak azokat a betegeket kell használni, akiknek nagy a kockázata a betegségnek.
A kutatócsoportnak “további biomarkerei vannak, amelyeket tesztelni akarunk, hogy javítsuk” a teszt teljesítményét, magyarázta a tanulmány vezető kutatója, Ken Zaret Ph.D., a Pennsylvania University Abramson Cancer Center. “De ez több évbe fog telni.”
Korai felismerés hiányzik
Annak ellenére, hogy viszonylag ritka az Egyesült Államokban, a hasnyálmirigyrák a rákos halál egyik vezető oka. Az évtized végére valójában a tüdőrák mögött álló rákos halál második legfontosabb oka.
A hasnyálmirigyrák magas halálozási aránya nagyrészt annak a ténynek köszönhető, hogy tipikusan kimutatható egy előrehaladott állapotban, amely idő alatt elterjedt a hasnyálmirigyről a közeli nyirokcsomókra és más szervekre. Ezen a ponton a rák nem távolítható el műtéttel, és nem reagál a kemoterápiára és a sugárzásra. Az ötéves túlélés a fejlett betegségben szenvedőknél kevesebb, mint 10%.
Előző erőfeszítések a hasnyálmirigyrák korai szakaszában történő kimutatására szolgáló módszerek kidolgozásában sikertelenek voltak, bár a közelmúltban egyesek ígéretet tettek. A korábbi korai fázisú vizsgálatok közül számos olyan potenciális markert állapított meg, amely a betegség felismerését megelőzően felismerhető volt a fejlett betegségben szenvedő betegek vagy az előrehaladott betegség humán sejtvonalainak daganatmintáin.
Ennek eredményeképpen folytatta, kevés “jó emberi sejtmodell létezett a korai stádiumú daganatok élő sejtjeinek eléréséért, melyeket titkos és felszabadított markerekre tanulmányozhatunk”.
A biomarkerek felfedezése egy “szokatlan” modellel
Tanulmányuk, melyet részben az NCI finanszíroztatott, Dr. Zaret és munkatársai hosszú, sokoldalú biomarker-feltárási és validációs folyamatot folytattak.
Az első lépés, melyet a biomarkerkutatásban ismert felfedezésként ismertek, azonosította a potenciális biomarkert a korai felismeréshez. A későbbi tevékenységek, az érvényesítési fázisnak nevezzük, annak megerősítésére, hogy a felfedező fázisban azonosított biomarkerek pontosan azonosították-e a rákot, amikor egy nagyobb mintaszámban elemezték őket.
A vizsgálat elvégzésének folyamata alapos és jól átgondolt volt, mondta Dr. Sudhir Srivastava, aki az NCI Rákellenes Megelőzési Divíziójának vezetője. “A nyomozók alaposan közelítették meg ezt a tanulmányt, és az eredmények nagyon biztatóak” – mondta.
A tanulmányt vezető Penn és Mayo klinika kutatócsoport az NCI által finanszírozott hasnyálmirigyrák-kimutatási konzorcium (PCDC) hét csoportjának egyike. A PCDC-t a 2012-es Recalcitrant Cancer Research Act elfogadásával fejlesztették ki, amely egy, a hasnyálmirigyrákról szóló NCI-vel összehívott műhely ajánlása alapján készült.
A hét PCDC-csoport mindegyike arra összpontosít, hogy megtalálja a legutóbbi szakaszokban a hasnyálmirigyrák azonosítását, amikor sokkal jobban illeszkedik a kezeléshez. Ez a kutatás magában foglalja az olyan új biomarkerek kifejlesztését és tesztelését, amelyek képesek azonosítani a korai stádiumú hasnyálmirigyrákot vagy a prekancerózus hasnyálmirigy-elváltozásokat, és azonosítani azokat a személyeket, akiknél magas a kockázata a hasnyálmirigyrák kialakulásának, akik korai beavatkozásnak vannak kitéve.
A felfedező fázisban a kutatócsoport egy olyan sejtvonalra támaszkodott, amelyet korábban kifejlesztettek egy “fejlett humán hasnyálmirigy-daganatok” sejtjeinek “reprogramozásával”, ami az indukált pluripotens őssejt (iPSC) -szerű sejtekké vált, azaz a sejtek többnyire visszanyerte a különböző sejttípusok kialakulásának tulajdonságait.
Amit Dr. Zaret “szokatlan” rákmodellnek nevezett, ezek az újraprogramozott sejtek, miután beültettek egerekbe, három hónapon belül megelőzően hasnyálmirigy-elváltozásokat képeznek, amelyek 6-9 hónapon keresztül az invazív hasnyálmirigyrákok felé haladnak. Az egerekben kialakult daganatok számos hasnyálmirigyrák genetikai jellemzőjét mutatják, mint például a KRAS és TP53 gének, mondta.
“Nagyon sok munkát fektettünk be a modell kifejlesztésébe … hogy megpróbáljuk szigorúan elmagyarázni, hogy az emberi hasnyálmirigyrák fejlődik, és aztán felfedeztük – magyarázta.
A kutatók a precancerus elváltozásokból (PanIN2 és PanIN3) és az egerekben kialakult daganatokat vették fel, és laboratóriumba bocsátották őket, így szerves anyagokat tartalmazó 3D-s szerves gömböket alakítottak ki, és elemezték az organoidokat azon fehérjék azonosítására, amelyek szekretáltak. Több mint 100 szekretált fehérjét azonosítottak, amelyeknek közel fele ismert a TGFβ nevű hasnyálmirigyrák fontos jelátviteli útvonalának részeként.
Ezekből a fehérjékből három olyan, amelyekről ismert, hogy a TGFβ jelátviteli út központi elemei, és amelyek megbízható kereskedelmi tesztek voltak.
Érvényesítse, érvényesítse és érvényesítse a Keresztet
Az érvényesítési szakasz több független vizsgálatot is tartalmazott. 10 hasnyálmirigy-rákos betegből és 10 gondosan illesztett, betegség nélküli betegből származó plazmamintákból (mindkettőt a Mayo Clinic Gloria Petersen, a tanulmányozó coauthor által szolgáltatott) kiváló minőségű plazmamintákból kiindulva megállapították, hogy a három fehérje közül csak az egyik , THBS2, pontosan és megbízhatóan megkülönböztették a beteg mintáit és az egészséges kontrolloktól.
A THBS2 potenciális fontosságának megerősítése akkor jött, amikor a The Cancer Genome Atlas adataira tekintettek, amelyek azt mutatták, hogy a THBS2 szintje sokkal nagyobb a hasnyálmirigy daganatokban, mint a szinte minden egyéb daganat típusnál.
A validáció következő fázisa a THBS2 vizsgálatát két nagyobb humán plazmamintában (189 és 537) vizsgálta. Ezek a gyűjtemények több mintát tartalmaztak, beleértve a korai és késői stádiumú hasnyálmirigyrákos betegeket, az egészséges egyedeket és a krónikus pancreatitisben szenvedő betegeket.
Ismét a THBS2 szint mérése pontosan megkülönböztette a nem rákos mintákból származó hasnyálmirigyrákos betegekből származó mintákat. A hasnyálmirigy-rák, a CA19-9 progressziójának nyomon követésére használt fehérje biomarker plazmaszintje szintén hasonló pontosságot mutatott.
Amikor a THBS2 és CA19-9 szinteket kombinációban határozták meg, a két marker pontosabb volt a rákos minták és a nem rákos minták megkülönböztetésére, mint bármelyik marker önmagában, jelentették a kutatók. A pontosság elhúzódott függetlenül attól, hogy a minták korai stádiumú vagy fejlettebb daganatokban szenvedtek-e.
Ezután finomították a vizsgálati megközelítést, hogy azonosítsák azokat a két markert, amelyek a legpontosabban kimutathatják a rákot, olyan szinteken, amelyek 99% -os specifitást biztosítottak (negatív eredmények a betegségben szenvedő betegek között), és 87% -os érzékenységet (pozitív eredményeket a betegek között) .
A két jelölő kombinációja jobbnak bizonyult, mint bármelyik markert önmagában, magyarázta, mert gyakran, amikor egy marker egy plazma mintában alacsony volt, a másik marker szintje magas volt.
“Így a két markert kiegészítik a hasnyálmirigy-rák észlelésére való képességükben” – írta a csapat.
Mindkét markert a plazmában teszteljük, egy általánosan használt ELISA technológiára támaszkodva, amely bizonyos fehérjékre specifikus antitesteket használ fel a fehérje mennyiségének kimutatására és mérésére a vérmintában. A vizsgálatot több éven keresztül végeztük, ugyanazon mintákon különböző ELISA készleteket alkalmaztunk, hogy meggyőződjünk arról, hogy a megállapítások konzisztensek voltak az idő múlásával és a készletről a kitre.
A cross validálás néven ismert kutatók a mintákat a Pennsylvania Egyetem független vizsgálólaboratóriumába küldték, hogy meggyőződjenek arról, hogy a két marker ugyanazon ELISA tesztekkel végzett mérése összhangban volt-e a sajátjával.
“És többnyire tudták igazolni adataikat” – mondta Dr. Zaret.
A nagy kockázatú, a teszt finomítása
Adataik, Dr. Zaret hangsúlyozta, azt sugallják, hogy a két biomarker teszt végül alkalmasnak bizonyulhat azok számára, akiknél magas a hasnyálmirigyrák-rák, például olyan személyek, akiknek az elsőfokú rokonai vannak, akiknek a betegsége vagy a betegségük van örökletes genetikai mutációk vagy a krónikus pancreatitis egyéni története.
Dr. Srivastava egyetértett abban, hogy a vizsgálat nem eléggé pontos, hogy az általános populációban szűrővizsgálatként alkalmazható, ahol a hasnyálmirigy-rák előfordulása csak egy, minden 10 000 embernél.
A vizsgálat egyik fontos korlátozása, Dr. Srivastava szerint a THBS2 más rák típusok formájában is kifejeződik, bár alacsonyabb mennyiségekben, ami csökkentheti a teszt specifikusságát a valóságos helyzetekben.
“A rákos specifitás fontos tényező a korai felismerési teszt kifejlesztésében” – magyarázta. Ha további vizsgálatok igazolhatják, hogy nem kifejezetten más gasztrointesztinális rákos betegségekben fejezik ki, különösen, hozzátette: “ez ösztönzést adna a biomarker tesztelésére a klinikában”.
A Penn csapat már dolgozik a vizsgálat további finomításán. “Nagyobb és nagyobb mintaméreteket tesztelünk és több keresztellenőrzést teszünk” – mondta Dr. Zaret.
A Pennsylvani Egyetem új laboratóriumot állít fel, amely Dr. Zaret-től különálló vizsgálatot végez, amely magában foglalja a Mayo Clinic és az NCI által finanszírozott Prostate, Lung, Colorectal és Petefészek-rák szűrés vizsgálatát. A vizsgálati megközelítés további vizsgálatait és klinikai vizsgálatát tervezi a hasnyálmirigyrák magas kockázatú emberekben.

Kommentek
Kommenteléshez kérlek, jelentkezz be: