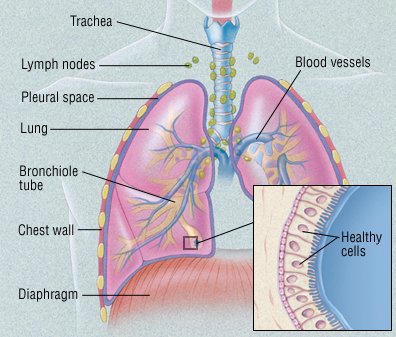
Tüdőrák Áttekintés
Mi az?

Az egyik leggyakoribb rákos megbetegedés, a tüdőrák általában akkor fordul elő, amikor egy rákot okozó szer vagy rákkeltő hatás kiváltja az abnormális sejtek növekedését a tüdőben. Ezek a sejtek fokozódnak az irányításból, és végül tumor alakulnak ki. Ahogy a tumor nő, elpusztítja a közeli tüdőterületeket. Végül a tumorsejtek terjedhetnek (metasztatizálódnak) a közeli nyirokcsomókban és a test más részein. Ezek közé tartozik a
A legtöbb esetben a tüdőrákot kiváltó rákkeltők a cigarettafüstben megtalálható vegyi anyagok. Azonban egyre több tüdőrákot diagnosztizáltak azokban az emberekben, akik soha nem füstöltek.
A tüdőrák két csoportra oszlik: a sejtek mikroszkóp alatt néznek ki: nem kissejtes tüdőrák és kissejtes tüdőrák. A nem kissejtes tüdőrák lokalizálható. Ez azt jelenti, hogy a tüdőre korlátozódik, vagy nem terjedt el a mellkason. Ennek eredményeként általában műtéttel kezelhető. A kissejtes tüdőrák ritkán lokalizálódik, még akkor is, ha azt korán észlelik. Ritkán műtéttel kezelik. Annak tudatában, hogy a rák elterjedt-e, kritikus, mert befolyásolja a kezelési döntéseket.
Azonban még akkor is, ha az orvosok úgy gondolják, hogy a rák lokalizálódik, gyakran visszatér a műtét után. Ez azt jelenti, hogy a rákos sejtek elkezdtek terjedni a műtét előtt, de még nem lehetett észlelni.
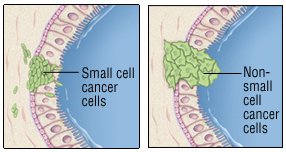
Nem kissejtes tüdőrák
A nem kissejtes tüdőrák valószínűsége nagyobb, mint a kissejtes daganatok lokalizálása a diagnózis idején. Valószínűbb, hogy a kissejtes daganat műtéttel kezelhető. Gyakran rosszul reagál a kemoterápiára (rákellenes szerek). A kifinomult genetikai tesztek azonban megmutathatják, hogy mely betegek kedvező választ adhatnak bizonyos kezelésekre, beleértve a kemoterápiát is.
A nem kissejtes tüdőrák az összes tüdőrák mintegy 85% -át teszi ki. Ezek a rákok alcsoportokra vannak osztva, amelyek alapján a sejtek mikroszkóp alatt néznek ki:
Adenokarcinóma. Ez a tüdőrák leggyakoribb típusa. Habár összefügg a dohányzással, ez a legáltalánosabb típusú tüdőrák a dohányzókban. Ez is a tüdőrák leggyakoribb formája a nőknél és a 45 évnél fiatalabb személyeknél. Általában a tüdő szélén alakul ki. Ez magában foglalhatja a mellhártyát, a membránt a tüdőt is.
Squamous cell carcinoma. Ez a fajta tüdőrák általában a tüdő közepéhez közeli tömeget képez. Amint a tömeg nagyobb lesz, a nagyobb légcsatornák egyikébe vagy a hörgőkbe bomlik. Bizonyos esetekben a daganat a tüdőben üreget képez.
Nagysejtes karcinóma. Mint az adenokarcinóma, a nagysejtes karcinóma a tüdő szélén hajlamos, és a mellhártyára terjed. Mint a laphámsejtes karcinóma, a tüdőben üreg lehet.
Adenosquamous karcinóma, differenciálódott karcinóma és bronchioloalveoláris karcinóma. Ezek viszonylag ritka, nem kissejtes tüdőrákok. Az adenszekanikus karcinóma rosszabb prognózissal rendelkezik, mint az adenokarcinóma vagy a laphámrák.
Kissejtes tüdőrák
A diagnózis idején a kissejtes tüdőrák valószínűbb, mint a nem kissejtes daganatok, hogy táguljon el. Ez szinte lehetetlenné teszi a műtétet. Azonban kezelhető kemoterápiával vagy sugárterápiával. A kissejtes rákok az összes tüdőrák mintegy 15% -át teszik ki.
Minden tüdőrák kockázatát növeli, ha Ön
füst. A dohányzás cigarettája messze a vezető tüdőrák kockázati tényezője. Valójában a cigaretta dohányosok 13-szor nagyobb valószínűséggel alakulnak ki tüdőrákban, mint a nemdohányzók. A szivar és a dohányzás szinte valószínűleg tüdőrákot okoz, mint a dohányzás.
lélegezni a dohányfüstöt. A dohányzók, akik belélegzik a füstöt a cigarettából, a szivarból és a dohányzásból, fokozzák a tüdőrák kockázatát.
radon gáznak vannak kitéve. A radon színtelen, szagtalan radioaktív gáz a talajban. Belül az otthonok és más épületek alsó szintjére, és szennyezi az ivóvizet. A radon expozíció a tüdőrák második vezető oka. Nem egyértelmű, hogy az emelkedett radonszint hozzájárul-e a dohányzók tüdõrákához. A radon expozíció azonban hozzájárul a tüdőrákhoz a dohányzókban és azokban az emberekben, akik rendszeresen lélegzik a nagy mennyiségű gázt a munkahelyén (például a bányászok). A radonszinteket radon tesztkészletben tesztelheti otthonában.
azbesztnek vannak kitéve. Az azbeszt egy szigetelőanyag, tűzálló anyagok, padló- és mennyezeti burkolólapok, autófékbetétek és más termékek. Az azbesztnek kitett emberek (a bányászok, az építőmunkások, a hajógyár munkatársai, és néhány gépkocsi-szerelő) túladagolást jelentenek. Azok az emberek, akik azbeszttartalmú, romló anyagokkal rendelkező épületekben laknak vagy dolgoznak, szintén nagyobb a tüdőrák kockázata. A veszély még magasabb azoknál az embereknél is, akik szintén füstölnek. Az azbeszt expozíciója növeli a mesothelioma kialakulásának kockázatát is. Ez egy viszonylag ritka és általában végzetes rák, amely a tüdő bélésében kezdődik.
más munkahelyi rákot okozó szerek hatásának vannak kitéve. Ezek közé tartozik az urán, az arzén, a vinil-klorid, a nikkel-kromátok, a széntermékek, a mustárgáz, a klór-metil-éterek, a benzin és a dízel kipufogógáz.
Bizonyos esetekben tüdőrákot észlelnek, ha egy tünetmentes személynek van mellkasi röntgen vagy CT (CT) beolvasása más okból. De a legtöbb tüdőrákos betegnek van egy vagy több ilyen tünete:
olyan köhögés, amely nem megy el
köhögve a vért vagy a nyálkahártyát
légszomj
kellemetlen érzés lenyeléskor
szabálytalan szívverés, ha a rák a szív közelében található
Ha a rák túlterjedt a tüdőn, akkor más tüneteket is okozhat. Például csontfájdalmak lehetnek, ha elterjedt a csontjaidra.
Bizonyos kissejtes tüdőrákok olyan vegyi anyagokat szelektálhatnak, amelyek megváltoztathatják a szervezet kémiai összetételét. Például a nátrium és a kalcium szintje abnormális lehet. Ez a kissejtes tüdőrák diagnózisához vezethet.
Sok ilyen tünetet más körülmények okozhatnak. Lásd orvosa, ha tünetei vannak annak érdekében, hogy a probléma diagnosztizálható és megfelelően kezelhető legyen.
Kezelőorvosa gyanítja, hogy a tüdőrák alapul
a dohányzás története
akár dohányzóval élsz
az azbesztnek és más rákot okozó anyagoknak való kitettsége.
Ha rákos megbetegedést keres, orvosa megvizsgálja Önt, különös figyelmet fordítva tüdejére és mellkasára. Ő fogja megrendelni a képalkotó teszteket, hogy ellenőrizze a tüdejét tömegek számára. A legtöbb esetben először mellkasröntgen történik. Ha a röntgen bármilyen gyanúsat mutat, CT-vizsgálatot fog végezni. Ahogy a szkenner körül mozog, sok képre van szüksége. Ezután a számítógép egyesíti a képeket. Ez egy részletesebb képet alkot a tüdőkről, lehetővé téve az orvosok számára, hogy megerősítsék a tömeg és a daganat méretét és helyét.
Ön is rendelkezhet mágneses rezonancia képalkotó (MRI) vagy pozitron emissziós tomográfia (PET) vizsgálatával. Az MRI-vizsgálatok részletes képet nyújtanak a test szervekről, de rádióhullámokat és mágneseket használnak a képek létrehozásához, nem pedig a röntgensugarakhoz. A PET-vizsgálatok az anatómia helyett a szövet működését vizsgálják. A tüdőrák PET expozíciónál intenzívebb metabolikus aktivitást mutat. Egyes orvosi központok kombinált PET-CT szkennelést kínálnak.
Ha rákot feltételeznek ezeken a képeken alapulva, több vizsgálatot fognak végrehajtani a diagnózis felállítása, a rák típusának meghatározása és annak megértése érdekében, hogy terjedt-e. Ezek a tesztek a következőket tartalmazhatják:
Köpet mintát. A nyálkahártyát a rákos sejtek ellen rizik.
Biopszia. Egy abnormális tüdőszövetből álló mintát eltávolítunk és laboratóriumban mikroszkóp alatt vizsgálunk. Ha a szövet rákos sejteket tartalmaz, akkor a rák típusát úgy határozhatjuk meg, ahogyan a sejtek a mikroszkóp alá néznek. A szövetet gyakran kapják bronchoszkópia során. Szükség lehet azonban a sebészeti beavatkozásra a gyanús terület felfedezéséhez.
Bronchoszkópia. Ez alatt az eljárás során egy csőszerű eszköz kerül a torokba és a tüdőbe. A cső végén lévő kamera lehetővé teszi az orvosok számára, hogy rákot keressenek. Az orvosok eltávolíthatnak egy kis darab szövetet biopsziára.
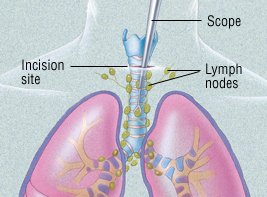
Mediastinoscopy. Ebben az eljárásban egy tubusszerű eszközt használnak biopsziás nyirokcsomók vagy tömegek a tüdőbe. (Ezt a területet mediastinumnak hívják.) Az így kapott biopszia meg tudja határozni a tüdőrák típusát, és meghatározza, hogy a rák terjed a nyirokcsomókra.
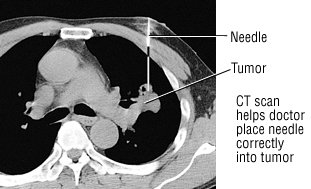
Finom tűs aspiráció. CT-vizsgálattal gyanús területet lehet azonosítani. Ezután egy apró tűt helyeznek be a tüdő vagy a mellhártya azon részébe. A tű eltávolítja a laboratóriumi vizsgálathoz egy kis szöveget. Ezután diagnosztizálni lehet a rák típusát.
Thoracentesis. Ha a mellkasban folyadék képződik, steril tűvel leöblíthető. Ezután ellenőrizzük a rákos sejteket.
Videó által támogatott thoracoscopic surgery (VATS). Ebben az eljárásban egy sebész behelyez egy rugalmas csövet egy videokamerával a végükön a mellkasba egy metszésen keresztül. Ezután rákot kereshet a tüdő és a mellkas falán és a tüdő szélén. A rendellenes tüdőszövet eltávolítható egy biopsziához.
Csontkísérletek, MRI-vizsgálatok és CT-vizsgálatok. Ezek a képalkotó vizsgálatok kimutathatják a tüdőrákot, amely a test csontjaira, agyára vagy más részeire terjedt ki.
Miután a rákot diagnosztizálták, “színpadra” kerül. A szakaszok különböznek a nem kissejtes tüdőrák és a kissejtes tüdőrák esetében.
Nem kissejtes tüdőrák
A nem kissejtes tüdőrák szakaszai tükrözik a tumor méretét és a rák terjedésének mértékét. Az I-III. Szakaszokat tovább osztják A és B kategóriákba.
Az I. fázisú tumorok kicsiek és nem támadták meg a környező szöveteket vagy szerveket.
A II. És III. Stádiumú tumorok behatoltak a környező szövetekbe és / vagy szervekbe, és terjedtek a nyirokcsomókra.
A IV. Stádiumú daganatok túlnyúltak a mellkason.
Kissejtes tüdőrák
Sok szakértő osztja a kissejtes tüdőrákokat két csoportba:
Korlátozott szakasz. Ezek a rákok csak egy tüdőt és a közeli nyirokcsomókat tartalmaznak.
Kiterjedt színpad. Ezek a rákok túlnyúltak a tüdőn túl a mellkas más területeire vagy a távoli szervekre.
A rák típusának és a stádiumának ismerete segít az orvosoknak meghatározni a legjobb kezelést. A korlátozott stádiumú rák például műtéttel és / vagy kemoterápiával kezelhető. Az extenzív stádiumú rák sokkal kevésbé valószínű, hogy meggyógyul.
Azonban sok orvos jelenleg kissejtes tüdőrákot, például nem kissejtes tüdőrákot diagnosztizál. Ez a formálisabb módszer a korlátozott szakaszokat és a kiterjedt szakaszokat elavulttá teheti.
Várható időtartam
A tüdőrák tovább növekszik és terjed, amíg kezelik.
Megelőzés
A tüdőrák kockázatának csökkentése érdekében,
Ne dohányozzon. Ha már dohányzik, beszélje meg kezelőorvosával, hogy kapja meg a szükséges segítséget.
Kerülje a használt füstöt. Válassza a füstmentes éttermeket és hoteleket. Kérdezd meg a vendégeket, hogy füstöljék a szabadban, különösen akkor, ha gyermekei vannak otthonában.
Csökkentse a radon expozícióját. Nézze meg otthonát a radon gáz ellenőrzésére. A 4 picocuries / liter feletti radonszint nem biztonságos. Ha magánvájata van, ellenőrizze az ivóvizet is. A radon tesztelésére szolgáló készletek széles körben elérhetők.
Csökkentse az azbesztnek való kitettséget. Mivel nincs biztonságos azbeszt-expozíció, az esetleges expozíció túl sok. Ha van régebbi otthona, ellenőrizze, hogy valamilyen szigetelés vagy egyéb azbeszttartalmú anyag van-e kitéve vagy romlik. Az azbesztet ezeken a területeken szakszerűen el kell távolítani vagy lezárni. Ha az eltávolítás nem megfelelően történik, több azbesztnek lehet kitéve, mint akkor, ha egyedül maradna. Az azbeszttartalmú anyagokkal dolgozó embereknek engedélyezett intézkedéseket kell alkalmazniuk az expozíció korlátozása érdekében, és megakadályozzák az azbeszt porának otthoni viselését.
Az Amerikai Egyesült Államok Preventive Services Task Force az 55-80 év közötti felnőtteknél az alacsony dózisú számítógépes tomográfiával végzett éves szűrést ajánlja a tüdőrákra:
Van egy 30 éves dohányzási éve (a csomag éve úgy számolva, hogy megsokszorozza a füstölt cigaretták számát a füstölt évek számával), ÉS
Jelenleg füst vagy kilép az elmúlt 15 évben, ÉS
Egészségesek ahhoz, hogy tüdőrákos műtéten átmentek.
A tüdőrák diagnosztizálása után a kezelés típusa függ a rák típusától és attól, hogy a tumor mennyire terjedt el (a stádium).
Nem kissejtes tüdőrák
A műtét a legfontosabb kezelés a nem kissejtes tüdőrákokra, amelyek nem terjednek túl a mellkason. A műtét típusa függ a rák terjedelmétől. Ez attól is függ, hogy vannak-e más tüdőfeltételek, például emfizéma.
Háromféle műtét létezik:
Wedge resection csak a tüdő egy kis részét távolítja el.
lobectomy eltávolítja a tüdő egyik lebenyét.
pneumonectomy eltávolítja az egész tüdőt.
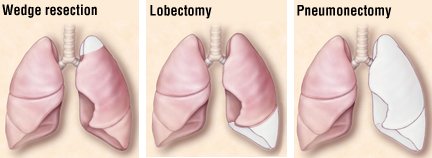
A nyirokcsomókat eltávolítják és megvizsgálják, hogy megértsék a rák terjedését.
Egyes sebészek a video-asszisztált torakoszkópiát (VATS) használják a kis, korai stádiumú tumorok eltávolítására, különösen akkor, ha a daganatok a tüdő külső széléhez közel helyezkednek el. (A VATS is használható a tüdőrák diagnosztizálására.) Mivel a VATS metszései kicsiek, ez a technika kevésbé invazív, mint egy hagyományos “nyitott” eljárás.
Mivel a műtét eltávolítja a tüdő egészét vagy egészét, a légzés később még nehezebb lehet, különösen más tüdőbetegeknél (emphysema). Az orvosok a műtét előtt vizsgálhatják a tüdőfunkciókat, és megjósolhatják, hogy a műtét milyen hatással lehet rá.
Attól függően, hogy a rák milyen mértékben terjedt el, a kezelés magában foglalhatja a kemoterápiát (rákellenes szerek) és a sugárkezelést. Ezeket elő lehet adni a műtét előtt és / vagy után.
Amikor a tumor jelentősen elterjedt, a kemoterápia ajánlott lassítani a növekedést, még akkor is, ha nem tudja gyógyítani a betegséget. Kimoterápia kimutatták, hogy fokozza a tüneteket és meghosszabbítja az életet a fejlett tüdőrák esetén.
A sugárterápia enyhíti a tüneteket is. Gyakran használják az agyban vagy a csontokban terjedő tüdőrák kezelésére és fájdalmat okoz. Használható önmagában vagy kemoterápiával a tüdőrák kezelésére, amely a mellkasra korlátozódik.
Azok a személyek, akik más súlyos egészségügyi problémák miatt nem képesek ellenállni a műtétnek, sugárterápiát kaphatnak, a kemoterápiával vagy anélkül, a műtét alternatívájaként. A sugárzás előrehaladása lehetővé tette a hosszú távú túlélést néhány embernél, hasonló eredménnyel, mint a műtét.
Speciális daganatos centrumokban a rákos szövetek specifikus genetikai rendellenességek (mutációk) vizsgálhatók. Az orvosok ezután képesek a rák kezelésére “célzott terápiával”. Ezek a terápiák gátolhatják a rák növekedését azáltal, hogy megakadályozzák vagy megváltoztatják a specifikus mutációkhoz kapcsolódó kémiai reakciókat. Például bizonyos célterápiák megakadályozzák, hogy a rákos sejtek vegyi “üzeneteket” kapjanak, és azt mondják, hogy nőnek.
A specifikus genetikai mutációk ismerete segít megjósolni, melyik terápia a legjobb. Ez a stratégia különösen hasznos lehet bizonyos betegeknél, például a tüdő adenocarcinoma esetén, akik soha nem füstöltek.
Kissejtes tüdőrák
A kissejtes tüdőrák kezelése a stádiumától függ:
Korlátozott szakasz. A kezelések magukban foglalják a kemoterápia, a sugárzás és ritkán a műtét kombinációját, sugárzással vagy anélkül az agyban, hogy megakadályozzák a rák terjedését. Míg a kissejtes tüdőrák gyakran reagál a kemoterápiára, nagyon gyakran visszatér hónapokig vagy évekkel később.
Kiterjedt színpad. A kezelések közé tartozik a kemoterápia, agyi sugárzással vagy anélkül, vagy sugárkezelésekkel az agyban, a gerincben vagy más csontokban lévő meglévő metasztázisok területére. Még ha a képalkotó vizsgálatok azt mutatják, hogy a rák nem terjedt el az agyra, sok szakértő azt javasolja, hogy az agyat egyébként is kezeljék. Ez azért van így, mert a rákos sejtek akkor is ott lesznek, ha még nem mutatják ki a képalkotó teszteket. Óvatosan kell megfontolni az agyi sugárzás használatát vagy sem; sok betegnek memóriavesztést tapasztalnak utána. Az agyi sugárzás használatának döntése nagyon fontos, hiszen sok betegnél a sugárterápiás kezelés után csökkenhet a memória funkció, kemoterápiával vagy anélkül.
Mikor hívja a szakembert?
Hívja orvosának azonnal, ha tünetei vannak a tüdőrákban, különösen akkor, ha füstölnek vagy olyan munkát végeztek, amely nagy azbesztnek való kitettségénél.
A kilátások a tüdőrák típusától, a stádiumától és a páciens általános egészségi állapotától függenek. Általánosságban elmondható, hogy a tüdőrákos betegek mindössze 14% -a túlél öt évet vagy annál hosszabb ideig.
TÖBB FDA-JÓVÁHAGYOTT HASZNÁLATAT AZ EGÉSZSÉGRE VONATKOZÓ EGYÉB IMMUNOTERÁRIUMBA VONATKOZÓ HALADÓ TÜKÉRRÉSZRE.
IT TRU. KEYTRUDA.
A fejlett, nem kissejtes tüdőrákban (NSCLC) a KEYTRUDA az első kezelési lehetőségként használható két különböző módon:

A fejlett NSCLC-vel, ahol magas a PD-L1,
A KEYTRUDA önmagában is használható

A fejlett, nem nanoméretű NSCLC,
A KEYTRUDA KÖZÖS HASZNÁLT CHEMOTHERAPY GYÓGYÁSZATOKAT
(karboplatin és pemetrexed)
Még ha már kemoterápiát is szed, a KEYTRUDA lehet még egy lehetőség
te

Az előrehaladott NSCLC-vel, amely pozitív PD-L1 szinttel rendelkezik,
A KEYTRUDA önmagában is használható
ROGER NEM TUDOMÁNYOS NSCLC-VESZÉLYES, KEYTRUDA-val kezelt beteg
A KEYTRUDA nem mindenki számára működik. Az eredmények változhatnak.
– Nem tudom megjósolni a jövőt, de mostanra?
A dolgok jóak. Hálás vagyok, hogy csak
több időt a családommal … ” -nyugtáztam

A KEYTRUDA MŰKÖDÉSE
A KEYTRUDA immunterápia néven ismert kezelés. Pontosabban, ez PD-1 ellenőrzőpont-inhibitor.
BETEGTÁMOGATÁS BÁRMELYEN, HOGY KELL SZÜKSÉG IT
Ez a program célja, hogy erőforrásokat kínáljon a rák gyakorlati és érzelmi kihívásaival szemben. A KEYTRUDA-ban lévő betegek 24/7-es telefonos hozzáférést kaphatnak a KEY + YOU ápolónőhöz, e-mailekhez és online tevékenységekhez.
A KEYTRUDA olyan receptre szedett gyógyszer, amelyet egy nem kissejtes tüdőrák (NSCLC) nevű tüdőrák kezelésére használnak. A KEYTRUDA önmagában, mint az első kezelés, amikor a tüdőrák elterjedt (fejlett NSCLC) és pozitív tesztek a “PD-L1” és a tumornak nincs rendellenes “EGFR” vagy “ALK” génje.
A KEYTRUDA önmagában is használható a fejlett NSCLC-hez, ha platina-tartalmú kemoterápiát kipróbált és nem működik, vagy már nem működik és a tüdőrák vizsgálata pozitív a “PD-L1” és, Ha a daganata abnormális “EGFR” vagy “ALK” génnel rendelkezik, akkor “EGFR” vagy “ALK” inhibitor gyógyszereket is kapott, amelyek nem működtek vagy már nem működnek.
PD-L1 = programozott halál 1. ligandum; EGFR = epidermális növekedési faktor receptor; ALK = anaplasztikus limfóma-kináz.
A KEYTRUDA olyan receptre szedett gyógyszer, amelyet egy nem kissejtes tüdőrák (NSCLC) nevű tüdőrák kezelésére használnak. A KEYTRUDA a pemetrexed és a karboplatin kemoterápiás gyógyszereivel együtt alkalmazható első tünetekként, amikor a tüdőrák elterjedt (fejlett NSCLC) és egyfajta tüdőrák, amit “nemszáma” -nak neveznek.
A KEYTRUDA olyan vényköteles gyógyszer, amelyet egyfajta melanoma nevű bőrrák kezelésére használnak.
A KEYTRUDA alkalmazható, ha a melanoma elterjedt, vagy nem távolítható el műtéttel (fejlett melanoma).
A KEYTRUDA egy vényköteles gyógyszer egyfajta húgyhólyag és húgyúti traktus kezelésére, amelyet urotheliális karcinóma kezelésére használnak.
A KEYTRUDA alkalmazható, ha a húgyhólyag vagy a húgyúti rák terjed, vagy nem távolítható el műtét (fejlett urotheliális rák) és platina tartalmú kemoterápiát kapott, és nem működött, vagy már nem működik.
A KEYTRUDA alkalmazható, ha a húgyhólyag vagy a húgyúti rák terjed, vagy nem távolítható el műtét (fejlett urotheliális rák) és Ön nem képes olyan kemoterápiát kapni, amely ciszplatint is tartalmaz.
A KEYTRUDA a húgyhólyag vagy a húgyúti rák esetén alkalmazható:
- elterjedt, vagy nem távolítható el műtét (fejlett urotheliális rák) és,
- Ön nem képes olyan kemoterápiát kapni, amely ciszplatint, vagy
- platina tartalmú kemoterápiát kapott, és nem működött, vagy már nem működik.
A KEYTRUDA olyan receptre szedett gyógyszer, amelyet egyfajta rákos megbetegedés kezelésére használnak, amit a fej- és nyaki laphámrák (HNSCC) kezelésére használnak. A KEYTRUDA akkor használható, ha a HNSCC visszaadta vagy elterjedt és platina tartalmú kemoterápiát kapott, és nem működött, vagy már nem működik.
A KEYTRUDA olyan recept gyógyszer, amelyet egy klasszikus Hodgkin-limfóma (cHL) nevű rák kezelésére használnak. A KEYTRUDA alkalmazható cHL felnőtteknél és gyermekeknél, ha kipróbálták a kezelést, és nem működött, vagy ha a cHL visszatért, miután 3 vagy több kezelést kapott.
A KEYTRUDA egy olyan méhnyakrák kezelésére használt vényköteles gyógyszer, amelyet a “PD-L1” pozitívnak bizonyulnak. A KEYTRUDA alkalmazható, ha a méhnyakrák visszatért, vagy elterjedt vagy nem távolítható el műtéten keresztül (fejlett méhnyakrák) , és kemoterápiát kapott, és nem működött, vagy már nem működik.
A KEYTRUDA olyan gyomor-gyulladásos vagy gastroesophagealis csuklós (GAJ) adenokarcinóma kezelésére alkalmazott recept gyógyszer, amelyet a “PD-L1” pozitívnak bizonyítanak. A KEYTRUDA fel lehet használni a gyomorrák:
- visszatért vagy elterjedt (fejlett gyomorrák), és
- 2 vagy több típusú kemoterápiát kapott, beleértve a fluoropirimidint és a platina tartalmú kemoterápiát, és nem működött vagy már nem működik, és
- ha a tumora abnormális “HER2 / neu” génnel rendelkezik, akkor is kaptál HER2 / neu célzott gyógyszert, és nem működött, vagy már nem működik.
PD-L1 = programozott halál 1. ligandum; HER2 / neu = humán epidermális növekedési faktor receptor 2.
A KEYTRUDA egyfajta rák kezelésére használt recept gyógyszer, amelyet laboratóriumi vizsgálatban mikroszatellit-instabilitás (MSI-H) vagy mismatch repair deficient (dMMR) szilárd tumor jellemez. A KEYTRUDA alkalmazható felnőttek és gyermekek kezelésére:
- rák, amely elterjedt, vagy nem távolítható el műtét (fejlett rák), és
- a kezelést követően, és nincs megfelelő kezelési módja, vagy
- vastagbél- vagy rektális rákja van, és kemoterápiát kapott fluoropirimidinnel, oxaliplatinnal és irinotekánnal, de nem működött vagy már nem működik.
Nem ismert, hogy a KEYTRUDA biztonságos és hatékony-e az MSI-H daganatokban az agyban vagy a gerincvelőben (központi idegrendszeri rákban) szenvedő gyermekeknél.
A KEYTRUDA olyan receptre szedett gyógyszer, amelyet egy olyan rák kezelésére használnak, amelyet elsődleges mediastinalis B-sejtes limfóma (PMBCL) kezelésére használnak. A KEYTRUDA felnőtteknél és gyermekeknél alkalmazható PMBCL-re, ha megpróbálta a kezelést, és nem működött vagy a PMBCL visszatért, miután 2 vagy több kezelést kapott.
A KEYTRUDA egy gyógyászati készítmény:
- egyfajta bőrrák, amit melanomának neveznek. A KEYTRUDA alkalmazható, ha a melanoma elterjedt, vagy nem távolítható el műtéttel (fejlett melanoma).
- egyfajta tüdőrák, amelyet nem kissejtes tüdőráknak neveznek (NSCLC).
-
- A KEYTRUDA önmagában, mint az első kezelés, amikor a tüdőrák elterjedt (fejlett NSCLC)és pozitív tesztek a “PD-L1” és a tumornak nincs rendellenes “EGFR” vagy “ALK” génje.
- A KEYTRUDA önmagában is használható a fejlett NSCLC-hez, ha platina-tartalmú kemoterápiát kipróbált és nem működik, vagy már nem működik és a tüdőrák vizsgálata pozitív a “PD-L1” és, Ha a daganata abnormális “EGFR” vagy “ALK” génnel rendelkezik, akkor “EGFR” vagy “ALK” inhibitor gyógyszereket is kapott, amelyek nem működtek vagy már nem működnek.
- A KEYTRUDA a pemetrexed és a karboplatin kemoterápiás gyógyszereként is alkalmazható, mivel az első kezelés a fejlett NSCLC-hez, ha a tüdőrák egyik típusa nem sztenderd.
- egyfajta daganatos megbetegedés (head and neck squamous cell cancer) (HNSCC). A KEYTRUDA akkor használható, ha a HNSCC visszaadta vagy elterjedt és platina tartalmú kemoterápiát kapott, és nem működött, vagy már nem működik.
- egyfajta klasszikus Hodgkin-limfóma (cHL) nevű rák. A KEYTRUDA alkalmazható cHL felnőtteknél és gyermekeknél, ha megpróbálta a kezelést, és nem működött vagy amikor a cHL visszatért, miután 3 vagy több kezelést kapott.
- egyfajta rák, amely az elsődleges mediastinális B-sejtes limfóma (PMBCL). A KEYTRUDA felnőtteknél és gyermekeknél alkalmazható PMBCL-re, ha megpróbálta a kezelést, és nem működött vagy a PMBCL visszatért, miután 2 vagy több kezelést kapott.
- egyfajta húgyhólyag és húgyúti rák, amikor elterjedt, vagy nem távolítható el műtét (fejlett urotheliális rák)és Ön nem képes olyan kemoterápiát kapni, amely ciszplatint, vagy platina tartalmú kemoterápiát kapott, és nem működött, vagy már nem működik.
- egyfajta rák, amelyet a laboratóriumi vizsgálat szerint mikroszatellita instabilitás (MSI-H) vagy mismatch repair deficient (dMMR) szilárd tumor okoz. A KEYTRUDA alkalmazható felnőttek és gyermekek kezelésére:
-
- rák, amely elterjedt, vagy nem távolítható el műtét (fejlett rák), és
- a kezelést követően, és nincs megfelelő kezelési módja, vagy
- vastagbél- vagy rektális rákja van, és kemoterápiát kapott fluoropirimidinnel, oxaliplatinnal és irinotekánnal, de nem működött vagy már nem működik.
- Nem ismert, hogy a KEYTRUDA biztonságos és hatékony-e az MSI-H daganatokban az agyban vagy a gerincvelőben (központi idegrendszeri rákban) szenvedő gyermekeknél.
- egyfajta gyomor-gyulladásos vagy gastroesophageal junction (GEJ) adenocarcinoma, amely pozitívnak bizonyul a “PD-L1” esetében. A KEYTRUDA alkalmazható a gyomorrák:
-
- visszatért vagy elterjedt (fejlett gyomorrák), és
- 2 vagy több típusú kemoterápiát kapott, beleértve a fluoropirimidint és a platina tartalmú kemoterápiát, és nem működött vagy már nem működik, és
- ha a tumora abnormális “HER2 / neu” génnel rendelkezik, akkor is kaptál HER2 / neu célzott gyógyszert, és nem működött, vagy már nem működik.
- egyfajta méhnyakrák nevű rák, amely pozitívnak bizonyul a “PD-L1” esetében. A KEYTRUDA alkalmazható, ha a méhnyakrák visszatért, vagy elterjedt, vagy nem távolítható el műtéten keresztül (fejlett méhnyakrák) és kemoterápiát kapott, és nem működött, vagy már nem működik.
PD-L1 = programozott halál 1. ligandum;
EGFR = epidermális növekedési faktor receptor;
ALK = anaplasztikus limfóma-kináz;
HER2 / neu = humán epidermális növekedési faktor receptor 2.
Fontos biztonsági információk a KEYTRUDA ® -ról (pembrolizumab)
A KEYTRUDA olyan gyógyszer, amely bizonyos rákbetegségeket kezelhet az immunrendszerrel való munkavégzés során. A KEYTRUDA az immunrendszerét a szervezet bármely részében képes megtámadni a normális szervek és szövetek ellen, és befolyásolhatja a működésüket. Ezek a problémák néha súlyosak vagy életveszélyesek lehetnek, és halálhoz vezethetnek. Ezek a problémák a kezelés alatt vagy a kezelés befejezése után bármikor megtörténhetnek.
Hívjon vagy hívja fel orvosát azonnal, ha a következő problémák bármelyikének tüneteit észleli, vagy ezek a tünetek rosszabbodnak:
Tüdőbetegségek (pneumonitis). A tüdőgyulladás tünetei lehetnek légszomj, mellkasi fájdalom vagy új vagy rosszabb köhögés.
Intesztinális problémák (vastagbélgyulladás), amelyek könnyekben vagy lyukakban vezethetnek a belekben. A colitisz jelei és tünetei lehetnek hasmenés vagy több székletürítés a szokásosnál; széklet, amelyek feketeek, szálak, ragacsosak vagy vér vagy nyák; vagy súlyos gyomor-terület (has) fájdalom vagy gyengédség.
Májproblémák (hepatitis). A hepatitis jelei és tünetei lehetnek a bőröd vagy a szeme fehérinek sárgulása, émelygés vagy hányás, fájdalom a gyomor területének (has) jobb oldalán, a sötét vizeletben, a szokásosnál kevésbé éhező vagy a vérzés vagy a véraláfutás könnyebben mint a normál.
Hormon mirigy problémák (különösen a pajzsmirigy, az agyalapi mirigy, a mellékvesék és a hasnyálmirigy). Az olyan jelek és tünetek, amelyeknél a hormonmirigyek nem működnek megfelelően, lehetnek például gyors szívverés, súlycsökkenés vagy súlygyarapodás, fokozott izzadás, éhség vagy szomjúság, gyakoribb vizelés, hajhullás, hidegérzés, székrekedés, izomfájdalmak, szédülés vagy ájulás, vagy fejfájás, amely nem megy el, vagy szokatlan fejfájás.
Vesebetegségek, beleértve a nephritist és a veseelégtelenséget. A vesebetegségek jelei lehetnek a vizelet mennyiségének vagy színének megváltozása.
Bőrproblémák. A bőrprobléma jelek lehetnek kiütések, viszketés, hólyagok, hámlás vagy bőrelváltozások, vagy fájdalmas sebek vagy fekélyek a szájban vagy az orrodban, a torokban vagy a nemi szervekben.
Problémák más szervekben. Ezeknek a problémáknak a jelei és tünetei magukban foglalhatják a látás megváltozását; súlyos vagy tartós izom- vagy ízületi fájdalmak; súlyos izomgyengeség; alacsony vörösvértestek (anaemia); duzzadt nyirokcsomók, bőrkiütés vagy nyirokcsomók a bőrön, köhögés, légszomj, látásváltozások vagy szemfájdalom (sarcoidosis); zavartság, láz, izomgyengeség, egyensúlyi problémák, émelygés, hányás, merev nyak, memóriaproblémák vagy rohamok (encephalitis); légszomj, szabálytalan szívverés, fáradtság vagy mellkasi fájdalom (myocarditis).
Infúzió (IV) reakciók, amelyek néha súlyosak és életveszélyesek lehetnek. Az infúziós reakciók jelei és tünetei lehetnek hidegrázás vagy rázkódás, légszomj vagy sípolás, viszketés vagy kiütés, kipirulás, szédülés, láz vagy érzés.
Egy átültetett szerv elutasítása. A szervátültetetteknél a KEYTRUDA-val kezelt szervek transzplantációs kilökődésének fokozott kockázata állhat fenn.
Komplikációk, beleértve a graft-versus-host betegséget (GVHD) olyan betegeknél, akik csontvelő (őssejt) transzplantációt kaptak, amely donor őssejteket (allogén) használ. Ezek a komplikációk súlyosak lehetnek és halálhoz vezethetnek. Ezek a szövődmények akkor fordulhatnak elő, ha transzplantációt végeztek előtt vagy a KEYTRUDA kezelés után. Kezelőorvosa figyelemmel kíséri az alábbi tüneteket: bőrkiütés, májgyulladás, hasi fájdalom és hasmenés.
Azonnali orvosi kezelés segíthet ezeknek a problémáknak a súlyosabbá válásáért. Kezelőorvosa a KEYTRUDA kezelés alatt ezeket a problémákat ellenőrzi. Kezelőorvosa kortikoszteroid vagy hormonpótló gyógyszerekkel kezelheti Önt. Az orvosa esetleg késleltetheti vagy teljesen leállíthatja a KEYTRUDA-kezelést, ha súlyos mellékhatásai vannak.
Mielőtt megkapná a KEYTRUDA-t, tájékoztassa kezelőorvosát, ha Ön immunrendszeri problémái vannak, például Crohn-betegség, fekélyes vastagbélgyulladás vagy lupus; szervátültetést végeztek vagy terveztek volna olyan csontvelőt (őssejt) átültetni, amely donor őssejteket (allogén); tüdő- vagy légzési problémái vannak; májproblémák; vagy bármilyen más egészségügyi problémával jár.
Ha Ön terhes vagy terhességet tervez, tájékoztassa kezelőorvosát. A KEYTRUDA károsíthatja a magzatot. A teherbe esni képes nőstényeknek hatékony kezelést kell alkalmazniuk a kezelés ideje alatt, és legalább 4 hónappal a KEYTRUDA végső adagját követően. Közölje orvosával, ha KEYTRUDA kezelés alatt teherbe esik.
Ha szoptat vagy szoptat, értesítse orvosát. Nem ismert, hogy KEYTRUDA beléptet-e az anyatejbe. Ne szoptasson a KEYTRUDA-kezelés alatt, és 4 hónapig a KEYTRUDA végső adagja után.
Tájékoztassa kezelőorvosát az Ön által szedett összes gyógyszerről, beleértve az orvosi rendelvényre és túltermelésre szánt gyógyszereket, vitaminokat és gyógynövény-kiegészítőket.
A KEYTRUDA gyakori mellékhatásai közé tartozik a fáradtság; fájdalom, beleértve az izmok, csontok, ízületek és gyomorfájdalom (hasi fájdalom) fájdalmát; csökkent étvágy; viszkető; hasmenés; hányinger; kiütés; láz; köhögés; légszomj; és székrekedés.
Gyermekekben gyakoribbak a fáradtság, a hányás és a gyomor-terület (hasi) fájdalom, valamint a májenzim szintjének emelkedése és a só szintjének csökkenése a vérben, mint a felnőtteknél.
Ezek nem mindegyike a KEYTRUDA lehetséges mellékhatásainak. Tájékoztassa kezelőorvosát, ha bármilyen mellékhatása zavarja Önt vagy nem távozik. További információkért forduljon orvosához vagy gyógyszerészéhez.
Ösztönözni kell a vényköteles gyógyszereknek az FDA-ra gyakorolt negatív mellékhatásait. Látogassa meg a www.fda.gov/medwatch weboldalt, vagy hívja az 1-800-FDA-1088-at.
Kérjük, olvassa el a KEYTRUDA mellékelt gyógyászati útmutatót, és beszélje meg kezelőorvosával. Az orvos tájékoztató információ is rendelkezésre áll.



Kommentek
Kommenteléshez kérlek, jelentkezz be: